O Implante Auditivo Tronco Cerebral (ABI) é uma prótese que pretende restaurar a função auditiva de pessoas surdas, cuja causa da surdez não permite que seja realizado o Implante Coclear. Para que o Implante coclear possa funcionar é importante que a cóclea (o caracolzinho que fica no ouvido) embora não esteja funcionando, possua a sua estrutura e forma intactas. Também é necessário que o nervo auditivo (que leva a informação até o cérebro) esteja funcionando normalmente. Quando o paciente não possui a cóclea e/ou o nervo auditivo, não há outra alternativa a não ser estimular diretamente o núcleo do nervo auditivo que fica no tronco cerebral. Assim, o ABI é o primeiro equipamento especificamente desenhado para transmitir os sons diretamente ao tronco cerebral sem a necessidade da cóclea e do nervo auditivo.
O ABI é colocado diretamente nos núcleos cocleares, situados em uma região do encéfalo denominado tronco cerebral. Desde o seu desenvolvimento, no House Ear Institute em 1979, o ABI foi implantado em centenas de pessoas ao redor do mundo, e o Hospital das Clínicas da Faculdade de Medicina da USP-SP é um centro de referência e único no Brasil que realiza esta cirurgia.
Como é o aparelho de Implante de Tronco Encefálico?
O ABI (Auditory Brainstem Implant) é composto por uma unidade externa (processador de fala, microfone e antena transmissora), que fica visível na cabeça do paciente, e por uma unidade interna (receptor/estimulador e um conjunto de eletrodos), que é implantável cirurgicamente.
O conjunto de eletrodos e o processador diferem para cada fabricante.
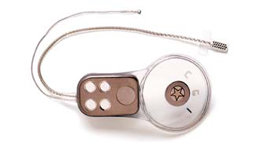
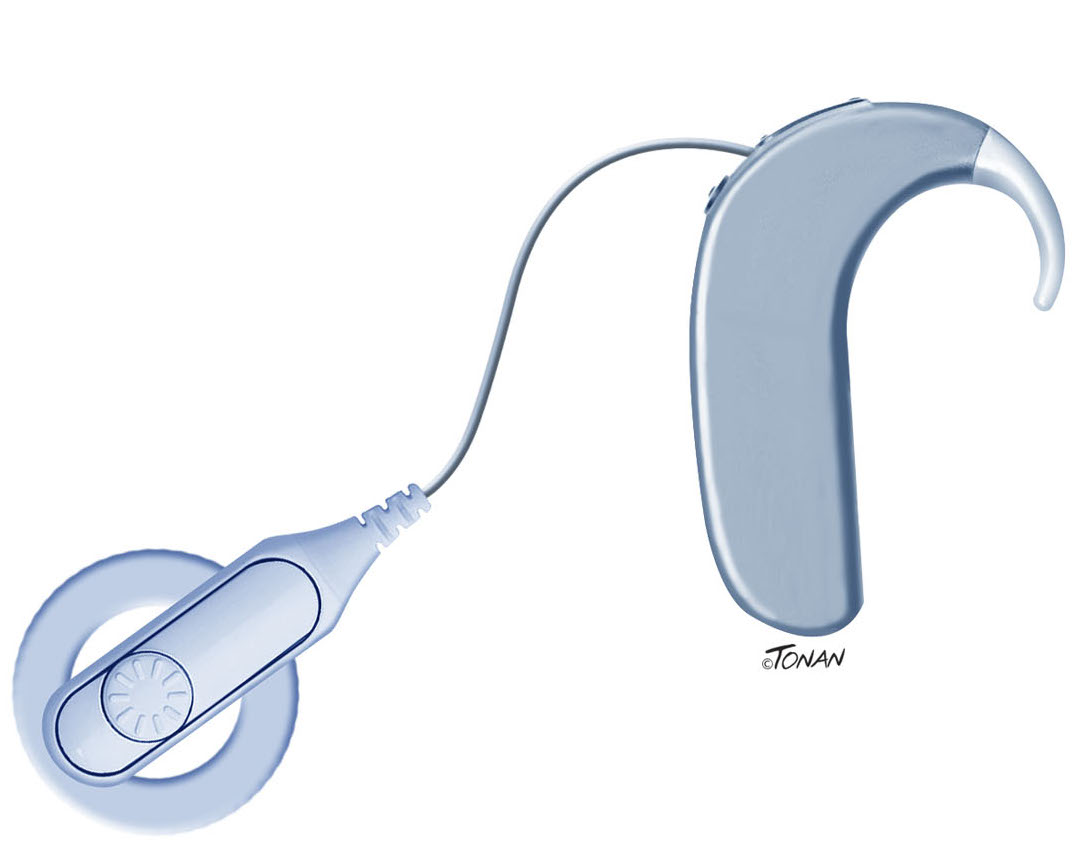
Unidade interna Unidade externa
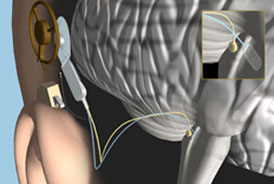
O princípio de funcionamento do ABI é:
- Os sons ambientais são captados por um pequeno microfone localizado no processador de fala retroauricular.
- O processador de fala digitaliza os sons em sinais codificados.
- Os sinais codificados são enviados pelo fio do processador de fala para a antena transmissora próxima ao pavilhão auricular, fixada exatamente sobre a unidade interna (receptor/estimulador) através de um imã.
- A antena transmissora envia os sinais codificados ao receptor/estimulador sob a pele, por sinais de radiofrequência, e inicia-se o processo interno.
- O receptor/estimulador envia os sinais para os eletrodos que estão posicionados no tronco encefálico, sobre o núcleo coclear.
- Os eletrodos estimulam o núcleo coclear, produzindo respostas que são interpretadas pelo cérebro como som.
Indicações do Implante de tronco cerebral
Indicado quando há perda auditiva neurossensorial severa ou profunda bilateral em pacientes que não têm anatomia favorável para o implante coclear, seja por malformação da cóclea e/ou do nervo auditivo, seja por tumores envolvendo este nervo, como é o caso dos pacientes com Neurofibromatose tipo II (NF2), para os quais a ressecção tumoral e a tentativa de reabilitação auditiva com o implante de tronco encefálico são feitos em um mesmo tempo cirúrgico.
Vale ressaltar que o procedimento cirúrgico para a realização do ABI é muitas vezes mais complexo e difícil que o do Implante Coclear. O riscos também são maiores, inclusive com risco de vida, diferente do Implante Coclear que é uma cirurgia bastante segura.
Avaliação pré operatória
O estudo da anatomia cirúrgica do osso temporal e do tronco encefálico deve ser feito com exames de imagem. Nos casos de Neurofibromatose tipo II, o estudo radiológico do tumor é muito importante para decidir qual o lado a ser implantado. Casos previamente irradiados têm pior prognóstico e cirurgia mais difícil.
Os exames necessários para avaliação do paciente são:
- Audiometria tonal, limiar de fala, índice de reconhecimento de fala, com e sem aparelho de amplificação sonora individual;
- Potenciais evocados auditivos de tronco encefálico (Brainstem evoked response audiometry – BERA), complementado com potenciais de latência média e tardia, quando possível;
- Emissões otoacústicas;
- Tomografia computadorizada de ossos temporais;
- Ressonância magnética de ouvidos e encéfalo.
- Avaliação da leitura orofacial (LOF)
A colocação do ABI é apenas um dos passos para o restabelecimento da audição.
Após a cirurgia, o paciente iniciará acompanhamento com o audiologista para testar e ajustar a programação do processador de fala, e para aprender a interpretar os novos sons. Este processo pode ser longo, pois os sons gerados pelo ABI são diferentes daqueles da audição normal.
O que acontece após a cirurgia
Após adequada cicatrização, geralmente 8 semanas após a cirurgia, inicia-se o processo de programação do processador de fala. Essa “ativação” do processador de fala permite saber se o implante de tronco dará a sensação auditiva ao paciente. Pelo fato de o cérebro levar um tempo para se adaptar aos novos estímulos e por demorar a aprender a interpretar os sinais recebidos pelo implante, esse processo de programação é lento, podendo levar meses.
A principio, a sensação auditiva parece abafada e misturada, mas, com o tempo, percebe-se melhora na percepção dos sons.
O número de retornos para a programação diminui progressivamente com o tempo e o paciente volta, em média, a cada 10-12 meses para realizar nova programação.
Riscos e complicações da cirurgia
Descreveremos as complicações inerentes à cirurgia para remoção dos tumores do nervo da audição (schwannoma vestibular), uma vez que os riscos da cirurgia de implante de tronco cerebral são os mesmos da retirada do tumor. Devemos ter em mente que o maior risco é o da remoção do tumor em si, pois a colocação do eletrodo é a parte menos perigosa da cirurgia. Quanto menor o tumor, menores são os riscos de sua remoção. A incidência de complicações aumenta com o crescimento do tumor. Se o tumor é de tamanho grande e já comprime o tronco cerebral os riscos são maiores.
- Zumbido: O zumbido pode permanecer inalterado ou até aumentar após a cirurgia
- Alterações de gustação e “boca seca”: Em aproximadamente 5% dos pacientes estas alterações podem permanecer por algum tempo, porem são reversíveis.
- Vertigens e alterações de equilíbrio: Na cirurgia, é necessário remover o nervo responsável pelo equilíbrio. A função deste nervo frequentemente já está comprometida pelo tumor e pode não haver aparecimento de nenhum sintoma no pós-operatório. Em alguns casos, permanece uma alteração de equilíbrio discreta que com o tempo desaparece pelo mecanismo de compensação do outro ouvido. Às vezes, é necessário fazer uma fisioterapia chamada “reabilitação vestibular”.
- Paralisia facial: Estes tumores tem um íntimo contato com o nervo facial, que controla os movimentos da mímica da face (expressão facial e fechamento dos olhos). Uma alteração temporária dos músculos faciais é comum nesta cirurgia. Esta paralisia pode permanecer de 6 a 12 meses, conforme a manipulação necessária para remoção do tumor. Em alguns casos, principalmente nos tumores grandes, uma paralisia facial permanente total ou parcial pode ocorrer. Em outros casos, não há possibilidade de retirada do tumor sem lesão total do nervo facial (normalmente nos tumores grandes), então durante a cirurgia é feita imediatamente uma reparação do nervo facial lesado com enxerto de outro nervo (nervo sural retirado da perna). A retirada deste nervo da perna não causa nenhum problema local ou sistêmico.
- Complicações cerebrais: O schwannoma vestibular está localizado próximo a áreas vitais do cérebro. A retirada do tumor é feita com microscópio e um equipamento chamado “aspirador ultrassônico”. É necessário afastar o cerebelo, o que pode causar sequelas de coordenação motora. Em alguns raros casos podem ocorrer sangramentos e inchaço no cérebro que podem requerer nova intervenção cirúrgica.
Problemas vitais raramente ocorrem na retirada de tumores do nervo acústico, mas em tumores grandes pode haver casos fatais durante ou após a cirurgia. Outros nervos cranianos como o trigêmio, o vago, o hipogloso e o oculomotor podem ser afetados durante a remoção do tumor, resultando em seqüelas como diminuição da sensibilidade da face, dificuldade para engolir, rouquidão, diminuição da movimentação e lateralização da língua, além de diplopia (visão dupla).
- Fístula liquórica no pós-operatório: Na cirurgia do schwannoma vestibular, realiza-se abertura temporária da meninge que envolve o cérebro e pode ocorrer escape do líquido cefalorraquidiano, no qual o cérebro está embebido, formando uma fístula, que permanece alguns dias, e que, na maioria das vezes, tem resolução com tratamento clínico. Para a prevenção desta fístula, a abertura que permanece após a retirada do tumor é fechada com gordura retirada do abdome durante a cirurgia. No pós operatório imediato (4 dias), a pessoa deve permanecer em repouso absoluto no leito, deitado com o ouvido operado virado para cima, igualmente para prevenir a fístula. Ela ocorre, em nossa estatística, em 5% dos casos e muito raramente necessita de outra intervenção cirúrgica para fechá-la. Igualmente às outras complicações, quanto maior o tumor, maior a possibilidade de fístula.
- Infecção Pós-operatória: Pode haver infecção pós operatória como em qualquer cirurgia neurootológica, normalmente em forma de infecção local ou meningite, que são raras e facilmente tratáveis com anti-infecciosos.
- Transfusão sanguínea: Pode ser necessário transfusões sanguíneas, se houver sangramentos inesperados.
- Complicações inerentes ao implante de tronco cerebral: Esta prótese eletrônica que será implantada no tronco cerebral pode estimular outros nervos cranianos juntos, causando os mesmos efeitos descritos no item 5. Em alguns casos, ela tem que ser retirada em outro procedimento cirúrgico.
Beneficios do implante de tronco cerebral
A maioria dos pacientes se beneficia com a cirurgia pelo aumento de atenção ao som. Pelo fato de que poucos pacientes de ABI são capazes de entender a fala sem leitura labial, o nível de desempenho esperado e alcançado com o ABI é inferior aquele alcançado por pessoas com o implante coclear. Entretanto, os sons ambientais e de fala que os pacientes com o ABI recebem, melhoram de forma significativa a comunicação e, portanto, a qualidade de vida.
O som ouvido pelo ABI é sempre favorecido pelo uso combinado de leitura labial.


